赖凌云医生的科普号
- 精选 沙坦类药物使用注意事项
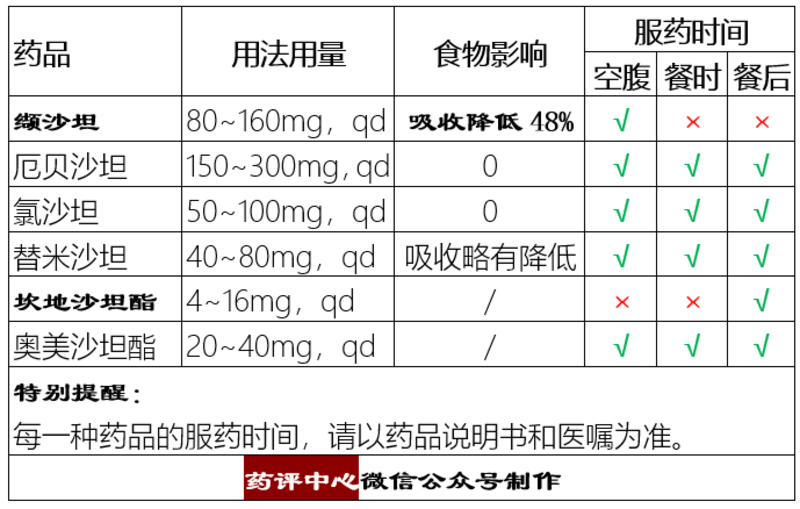
各类慢性肾炎的常用非激素免疫抑制剂治疗方案,首选ACEI/ARB(血管紧张素转换酶抑制剂/血管紧张素II受体拮抗剂)类药物。这两种药物本属于降压类药物,但是目前被全世界肾脏病界作为肾脏病治疗的一线用药。目前又以ARB类药物使用最为广泛,常用的有氯沙坦、缬沙坦、厄贝沙坦、替米沙坦、坎地沙坦、奥美沙坦。下面介绍一下这些药物的使用注意事项: 用法用量和服药时间 1.缬沙坦 进餐时服用可使生物利用度减少48%。如果患者可耐受,建议早晨空腹服用。 2.坎地沙坦酯 坎地沙坦酯可能引起低血糖症(易发生在糖尿病患者中),建议早餐后服用。 (★详见下表) 药物间相互作用 不同点: 1.替米沙坦 替米沙坦可升高地高辛的谷浓度(约20%),当与地高辛合用时须监测地高辛血药浓度。 2.氯沙坦 氯沙坦及代谢产物(E-3174)均有降压作用,利福平和氟康唑可降低活性代谢产物水平,但临床意义不明确。 共同点: 1.与非甾体抗炎药合用:非甾体抗炎药(布洛芬、依托考昔等),一是降低ARB的降压作用,二是增加肾损害风险。 2.与噻嗪类利尿剂合用:利尿药可以刺激肾素分泌,正在使用利尿剂的患者初次使用ARB时,应从小剂量开始,否则可能引起严重的低血压。 3.与保钾利尿药合用:ARB可抑制醛固酮分泌,可引起血钾升高,当与螺内酯、氨苯蝶啶等保钾利尿药合用时,需要密切监测血钾水平。 4.与锂剂合用:ARB可升高锂剂的血药浓度,可能会引起锂中毒,尽量避免合用。
 赖凌云 副主任医师 复旦大学附属华山医院 肾病科3905人已读
赖凌云 副主任医师 复旦大学附属华山医院 肾病科3905人已读 - 精选 IgA肾病患者关心的热点
一、IgA肾病是亚洲人最为常见的一种原发性肾小球疾病,具有以下特点: 1. 不是遗传性疾病,但有些家族中有好发倾向 2. 大多没有症状,仅依靠体检发现蛋白尿和血尿,医院就诊才能明确 3. 感冒、口腔感染等情况,患者蛋白尿、血尿可能加重 4. 确诊需要肾穿刺,获得肾脏组织,病理检测。这是目前全世界唯一诊断方法,没有第二种选择 二、为什么会得IgA肾病? 1. 迄今为止病因不很明确 2. 目前研究仅发现,患者免疫球蛋 白IgA异于正常人,缺失糖修饰,异常IgA在肾脏沉积,致病。 3. 异常IgA的检测目前还没有开展,有检测困难。但不是所有IgA结构异常的人都会生IgA肾病,还有一些目前不很清楚的作用因素参与其中. 三、如何治疗IgA肾病 1. 严格控制血压,至少1g/24小时;肾穿刺检查提示肾脏病变比较重 4. 免疫调节剂---羟氯喹,也有很好的降蛋白尿效果。但是需要眼睛视野、眼底检查合格才能使用 5. 不推荐草药治疗,很多草药有肾脏毒性,会加重肾脏损害 6. IgA肾病患者需要终生服药,定期随访24小时尿蛋白定量、肾功能等指标,根据化验结果,由肾脏科医生调整药物 四、IgA肾病能治愈吗?会变尿毒症吗? 1. IgA肾病不能治愈,但是可以控制 2. IgA肾病早期发现、早期正规治疗,可以避免最后进入尿毒症 3. 切忌讳疾忌医,面对现实 4. IgA肾病未及时发现,如果肾功能已经不可逆转的恶化,患者有将来进入尿毒症的可能。但是仍要有信心,积极配合治疗,延缓尿毒症的发生还是完全可能的
赖凌云 副主任医师 复旦大学附属华山医院 肾病科6785人已读 - 医学科普 肠道粘膜保护与IgA肾病的治疗
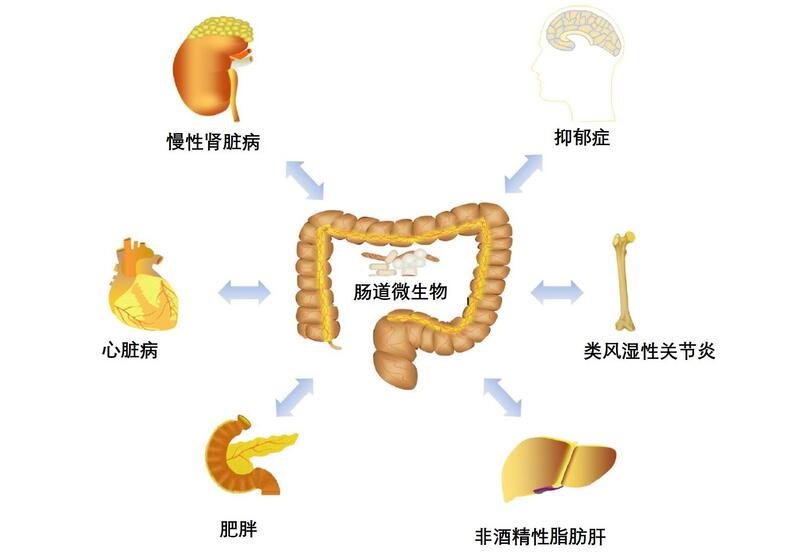
IgA肾病是全世界最常见的一种原发性肾小球疾病,在亚洲其发病率通常较高,在原发性肾小球肾炎中,中国的发病率可以达到37.2% ~ 29.9%。 迄今为止,IgA肾病的发病原因并不完全清晰,目前比较被一致认同的病因是:IgA肾病患者体内免疫球蛋白IgA的亚型——IgA1的结构异常(缺乏O糖链的糖基化修饰,称为糖基化缺乏的IgA1),这一特殊免疫球蛋白在人体被认为是异物,机体产生抗体去消灭,但是这些抗体并不能消灭,反而变成一种巨大复合物(IgA1免疫复合物)沉积在肾脏,导致IgA肾病的发生。 一直以来,有很多研究专注于探索这些致病IgA1的产生部位,现在发现扁桃体,咽部淋巴结、支气管淋巴结以及肠道粘膜淋巴结都能合成。因此IgA肾病的患病与这些部位的感染密切相关,很多患者感冒、腹泻后出现蛋白尿、血尿增加就与此有关。 最近瑞士药厂发明了一种新药,Nefecon,这是一种特异性在小肠粘膜释放的副作用较小的激素,布地奈德,在国外临床试验中获得了良好的蛋白尿控制作用,但是目前还没完成临床研究被批准上市。正因为这个在小肠粘膜作用的药物的良好作用,使人们越来越关注肠道粘膜免疫异常对IgA肾病发生的影响。 人体肠道寄生着大量的、种类繁多的微生物菌群,其功能复杂,肠道菌群的平衡将会影响到免疫系统功能的发挥。人类胃肠道微生态系统非常复杂,健康人群肠道内寄居一百万亿以上的细菌,分类有1000种以上,这些肠道菌群构成了肠道微生态系统。肠道微生态失调是指肠道微生态的组成、分布和数量发生改变,而这种改变超出了机体自身调节能力,进而引起肠道甚至全身的一系列生理病理改变。越来越多的证据表明,肠道微生态失调与很多常见疾病,如肠易激综合征、炎症性肠病、直肠癌、糖尿病、肥胖、心血管疾病、过敏、湿疹、银屑病等密切相关。近年研究发现,慢性肾脏病患者中肠道菌群失调非常常见,而异常的菌群反过来加重肾脏损害,肠道内致病菌毒素产生增多,不能被肾脏清除,而在血液中蓄积,肾功能进一步减退。 一项有关比较IgA肾病患者和正常成人粪便肠道菌群区别的研究发现,较正常人,IgA肾病患者肠道明显缺乏梭状芽孢杆菌,肠球菌,乳杆菌,亮粘菌和双歧杆菌。因此纠正IgA肾病患者的肠道菌群异常,通过饮食结构调理肠道功能,可能对IgA肾病患者的治疗具有重要的辅助治疗作用。 肠道菌群紊乱的干预方法有限,可能的方法包括: 1. 微生物制剂的补充:恢复肠道菌群平衡,如对人体健康起促进作用的活体微生物双歧杆菌、乳酸杆菌、链球菌等合格的益生菌补充; 2. 特殊活性炭颗粒吸附剂治疗:这一方法还未在临床广泛推广; 3. 饮食的干预:IgA肾病患者不推荐大量摄入含麸质饮食,动物研究显示,高麸质饮食促进IgA肾病模型小鼠蛋白尿血尿增加,用无麸质饮食喂养三代的双转基因动物减少了IgA1肾小球系膜沉积,肾小球炎性细胞浸润,蛋白尿血尿减少。国外小规模IgA肾病患者研究,严格无麸质饮食1-6月,患者血清中IgA1免疫复合物明显减少,趋于恢复正常人群水平,恢复麸质饮食则导致IgA肾病的IgA1免疫复合物又增多。 麸质存在于小麦、大麦和黑麦中;荞麦、藜麦、大米不含麸质。食用无麸质饮食,就是严格戒断含有麦麸的食物,包括大部分的面包、面条、比萨、油酥点心、啤酒,甚至酱料、蛋糕、面包、饼干与蛋糕等精致食物,而改以马铃薯、玉米、蔬菜、肉类、豆类、坚果、乳蛋、海鲜、米饭类等为主,以及购买标示无麸质的食品(麸质含量少于百万分之二十)。
 赖凌云 副主任医师 复旦大学附属华山医院 肾病科15人已购买
赖凌云 副主任医师 复旦大学附属华山医院 肾病科15人已购买





